
NEWS
新闻中心Scroll
免疫疗法的百年发展史
发布时间: 2020-07-03
阅读次数:3,093次
近年来癌症免疫治疗进展迅速,治疗思路从最初的“增强自身免疫力”转变为“解除肿瘤免疫抑制”,再到“防止肿瘤免疫耐受”,科研和医疗领域都在不断地追寻最“完美”的治疗方案。

当前,一种新型的癌症治疗手段正在悄然走入病患的生活,那就是细胞免疫治疗。细胞免疫治疗给癌症的治疗带来了奇迹,给人类抗癌史添加了一个又一个的里程碑成果。它治愈了美国前总统卡特的肿瘤,也让7岁急性淋巴性白血病女孩的癌细胞消失,未来它还会帮助更多的患者对抗癌症。
·免疫治疗(Immunotherapy)
是指针对机体低下或亢进的免疫状态,人为地增强或抑制机体的免疫功能以达到治疗疾病目的的治疗方法。
今天,我们就来探究下免疫疗法的发展史。
·免疫治疗的开端
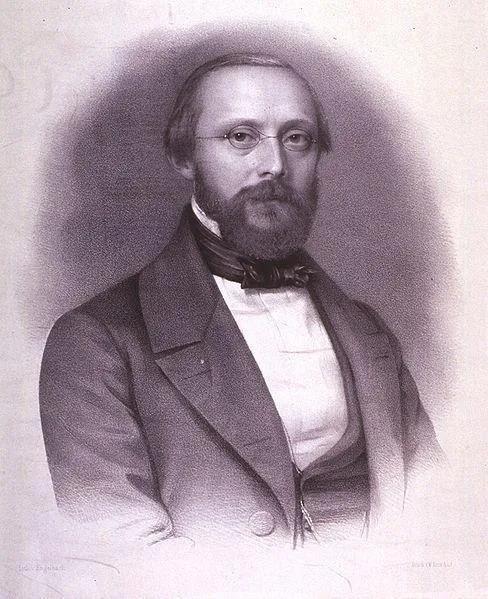 Rudolf Ludwig Karl Virchow
Rudolf Ludwig Karl Virchow
1863年德国一名叫Virchow的医生,首先描述了肿瘤周围有大量的免疫细胞,尤其是肿瘤浸润淋巴细胞。因此,他提出癌症是起源于慢性炎症的这一假说;1882年,Elie Metchnikoff首先发现吞噬细胞,并在此后长达数十年的时间内一直研究吞噬细胞,并建立起了细胞吞噬学说。
 William Coley医生
William Coley医生
1893年,美国纽约骨科医生William Coley意外发现术后化脓性链球菌感染使肉瘤患者肿瘤消退,他开始向癌症患者体内注射活的链球菌来治疗肿瘤,其中两名患者因感染死亡。随后,他将注射物改为死细菌,最终成功治疗了超过1000名患者。William Coley终其一生用细菌过滤物所进行的临床试验,是第一个将这种方法运用在实际治疗中的人。正是William Coley医生的大胆尝试,揭开了免疫治疗的序幕。
不过随着1901年放疗技术的兴起,William Coley医生的方法逐渐淡出了大众视野。
 Paul Ehrlich
Paul Ehrlich
1900年,德国药物学家Paul Ehrlich 提出了侧链学说,由此,人类第一次构建了抗原抗体学说,这为人类认识免疫打下了坚实的基础;1908年,Paul Ehrlich同Elie Metchnikoff共同获得了诺贝尔生理学和医学奖,由此,人类免疫学框架正式建立起来。
此后,免疫治疗迎来了长达半个世纪的沉寂,在这个过程中,人们如同在漫漫长夜中寻找光明,等待下一个燎原的星星之火。
·积极发展
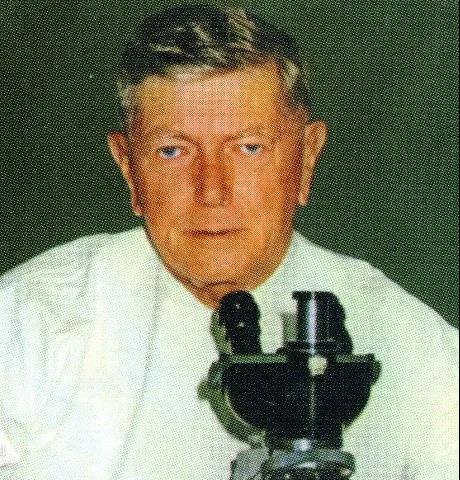 Frank Macfrlane Burnet
Frank Macfrlane Burnet
1958年,澳大利亚免疫学家Frank Macfrlane Burnet 提出了“免疫监视理论”,这为此后的癌症免疫治疗打下了理论基础。在跨越了44个年头之后,美国肿瘤生物学家Schreiber于2002年提出了“免疫编辑理论”,认为肿瘤发生需要经过免疫监视,免疫平衡和免疫逃逸三个阶段,将癌症免疫治疗的理论大幅度完善。
 Steven A.Rosenberg
Steven A.Rosenberg
1984年,美国国家癌症中心Steven A.Rosenberg成功利用高剂量IL-2治愈了首个晚期转移黑色素瘤患者Linda Taylor,这是人类历史上第一个被免疫疗法治愈的癌症患者。同年,FDA批准了IL-2(药品名:Aldeslekin)用于治疗成人转移性肾癌,这是人类历史上首个获批的免疫疗法药物。

Irving Weissman
上世纪90年代,斯坦福大学的Irving Weissman教授发现:同时使用IL-2以及CD3抗体,可以让免疫细胞在体外扩增和活化得更充分,发明了CIK(cytokine-induced killer cells,细胞因子激活的杀伤细胞)技术。此后,在CIK技术的基础上,衍生出了很多类似的技术,比如,DC-CIK、CIK-NK技术等等。
 Tasuku Honjo
Tasuku Honjo
1992年,日本京都大学Tasuku Honjo教授首次发现PD-1,为以后PD-1药物的上市打下坚实的理论基础。
 陈列平
陈列平
1999年,美国耶鲁大学的陈列平教授发现了PD-1的另一半B7H1,也就是后来的PD-L1。Clay TM首次利用黑色素瘤相关抗原研发出了TCR-T技术并在患者的临床研究中取得不错的治疗效果。
·免疫治疗新时代
2011年,第一个靶向CTLA-4的抗体Ipilimumab获批上市,用于治疗不可切除或转移性黑色素瘤。以前的抗肿瘤药物都是对抗单个肿瘤,而免疫疗法往往在多个肿瘤中均可起效。
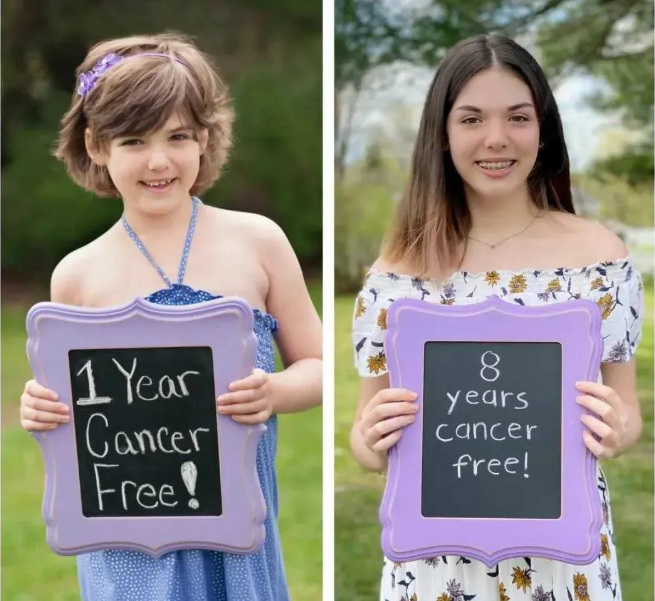
2012年,宾夕法尼亚州科学家、CAR-T细胞治疗的先驱Carl June教授使用第二代CAR-T细胞治愈了7岁的急性淋巴性白血病女孩Emily。Emily成为了首个细胞免疫疗法治愈的儿童白血病患儿,全球超过800家媒体报道了这一振奋人心的事件。
8年过去了,Emily依然健康的活着,她的癌症未复发,成为免疫细胞疗法战胜癌症的奇迹。
2013年,癌症免疫治疗被《科学》杂志评为年度最重要的科学突破之一。2014年,FDA批准了PD-1抗体Keytruda (Pembrolizumab)和Opdivo(Nivolumab)上市,肿瘤免疫疗法彻底成为热劲十足的研发热点。
2017年,FDA批准了CAR-T细胞治疗Kymriah和Yescarta上市,分别用于治疗复发性或难治性儿童、青少年B细胞前体急性淋巴性白血病(ALL)(25岁以下患者)和治疗在接受至少2种其它治疗方案后无响应或复发的特定类型的大B细胞淋巴瘤成人患者。

2019年,赛德特生物独家的CAPRI细胞技术获得了国家发明专利(此前,CAPRI细胞技术已获得日本、德国、美国在内的多个专利)。
作为一种新型的过继性免疫治疗(Adoptive Cell Transfer Therapy, ACT)方法,CAPRI细胞在肺癌、肠癌、乳腺癌、肝癌等20多种肿瘤治疗中,配合放疗、化疗等传统疗法可延长肿瘤病人的生存期,提高病人的生存质量。CAPRI细胞技术在上万例治疗中均取得了良好的临床疗效。

近期,郑州大学第一附属医院生物细胞治疗中心主任张毅教授在CAPRI细胞疗法联合化疗在治疗非小细胞肺癌方面进行了临床研究。研究结果表明,CAPRI组患者的总生存期(OS)和无进展生存期(PFS)均远高于对照组,CAPRI细胞疗法是一种副作用较低且安全有效的过继细胞治疗方法。
同时,CAPRI细胞生产周期短,可刺激PBMC以产生细胞毒性T淋巴细胞,达到持续的治疗效果,使得CAPRI细胞疗法优于其他过继细胞疗法。
·小知识扩展
过继性免疫治疗是一种个体化的肿瘤治疗方法,包括:
DC(树突状细胞疗法)
NK(自然杀伤细胞疗法)
TIL(肿瘤浸润淋巴细胞疗法)
TCR-T(T细胞受体嵌合T细胞疗法)
CAR-T(抗原嵌合受体T细胞疗法)
LAK(淋巴因子激活的杀伤细胞疗法)
CIK(NK细胞样T细胞疗法)等
几百年来,寻找战胜癌症的终极武器,人类从未停下自己的脚步。而现在,CAPRI已经开启了细胞疗法新纪元,拨开弥漫在生死战场上空的迷雾,让人们看到远方的曙光。
之后,我们将一同书写肿瘤免疫治疗的新历史。
—— end ——
-文中部分图片来源于网络,如有侵权请联系我们及时删除-

